こんな症状はありませんか?
- 首や肩、背中の痛み、こり
- 手や腕の痺れ、痛み
- 細かい作業がしにくい
- 握力低下、腕が挙がりにくい、重い
- 歩行時のふらつき、足がかくかく
- 足先の痺れ、足の重さ
頸椎症/頸椎椎間板ヘルニアとは?
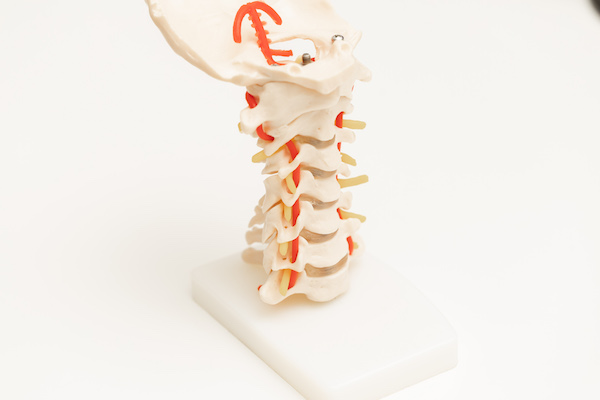
頸椎(首の骨)は、7つの骨(椎骨)で構成されています。椎骨の間には椎間板と呼ばれる組織があり、骨と骨の間でクッションの役割を果たしています。この椎間板は加齢や過度の負荷によって変性を起こすことがあり、椎間板の変性は、椎間板が脊髄/脊髄神経のある後方に突出したり(ヘルニア)、骨の変形や棘を伴うようになって(頸椎症)神経を圧迫して、痛みやしびれ、筋力低下など、様々な神経症状を引き起こすことがあります。
頸椎症/頸椎椎間板ヘルニアの神経症状からみた種類
頸椎症/頸椎椎間板ヘルニアは症状が主に脊髄神経か脊髄への圧迫かによって、以下の3つに分類されます。
神経根症
脊髄からでる(に入る)脊髄神経根が、脊柱管内あるいは椎間孔で圧迫されることで、その神経根の支配部位の上肢や頸部の痛みやしびれ、筋力低下を生じます。その場合、頸椎症性神経根症あるいは頸椎椎間板ヘルニア性神経根症と診断されます。
脊髄症
脊髄自体が圧迫される神経症状が主の場合は頸椎症性脊髄症、あるいは頸椎椎間板ヘルニア性脊髄症と診断されます。上肢の症状だけでなく、体幹や下肢の知覚障害、脊髄症に特徴的な失調性、あるいは痙性歩行障害、膀胱直腸障害などの症状が現れます。
脊髄・脊髄神経根症
上記の二つは、しばしば同時に認められます。
頸椎症/頸椎椎間板ヘルニアの原因

頸椎症/頸椎椎間板ヘルニアといった椎間板症は加齢による椎間板の退行変性が主な原因ですが、長年の仕事やスポーツ、頸部の外傷などにも影響されることがあります。また現代社会ではデスクワークやスマートフォンの使用増加により、若年層でもこれら椎間板症のリスクが高まっています。
- 加齢による椎間板の退行変性
- 不良姿勢(長時間のデスクワーク、スマートフォンの使用など)
- 頸椎への過度の負荷(重い物を持つ作業やスポーツなど)
- 外傷や事故
など
頸椎症/頸椎椎間板ヘルニアの診断と検査
頸椎症の/頸椎椎間板ヘルニアの診断に最も重要なのは、神経専門医による神経学的診察とその症状に合致する部位の神経や脊髄圧迫の有無、程度をMRIによって確認することです。
多くの場合、神経学的診察をされることなく、またレントゲン検査での骨の変化のみで診断され、不適切な治療が継続されていることが少なくありません。
神経学的検査(診察)
先ずは、症状の経過、これまでの治療経過、仕事や日常生活での影響などの詳細な問診を経たのちに、その神経症状が脳、脊髄、末梢神経、ときには筋、骨格に由来するものであるかなど、専門的な神経学的検査を行い、症状の原因がどの部位にあるのかを診断します。
当院では豊富な手術経験をもつ、専門医が診察を行っています。
MRI検査
神経学的検査で頸椎症/頸椎椎間板ヘルニア性神経根症、あるいは脊髄症と診断された次に頸椎MRI(磁気共鳴画像)検査と頸椎レントゲン検査を行います。頸椎MRIでは以下の点を評価します。軟骨組織である椎間板の状態、脊髄、脊髄神経を詳細に描出できるという点は、MRIが唯一と言えます。当クリニックでは、高性能な3テスラMRI装置を導入しており、大病院並みの高精度検査が可能です。時に脊髄腫瘍が発見される場合もあります。
- 椎間板の変性や突出
- 脊髄の圧迫状態
- 神経根の圧迫
- 靭帯の肥厚
- 腫瘍性病変
など
頸椎X線(レントゲン)検査
MRI検査と同時に、頸椎レントゲン検査で頸椎の変形や配列の異常、前後屈でのすべり症の有無、椎間孔に突出する骨棘の有無、頸椎骨軟骨症の変化の程度などを評価します。
CT検査
手術加療を行う際、より骨の詳細な構造を評価する必要がある場合に行います。
頸椎症/頸椎椎間板ヘルニアの治療
頸椎症/頸椎椎間板ヘルニアの治療は、症状の程度や種類、経過に応じて選択されます。知覚症状が主の神経根症の場合は先ずは薬剤治療ですが、症状の軽微な場合は経過観察も適応です。また筋力低下を伴ってきた神経根症や中等度以上の脊髄症は早期手術の適応となります。的確な診断が行われず、漫然と不適切な治療が継続されている場合も少なくありません。
大阪市北区の梅田 脳・脊髄・神経クリニックでは、高性能MRI装置による精密な診断と、脳神経外科専門医による適切な治療方針の提案を行っています。頸椎症/頸椎椎間板ヘルニアの疑われる症状でお悩みの方は、症状が継続して困っている方、手術適応といわれて悩んでいる方など、是非当クリニックにご相談ください。手術の必要な方は、当クリニックの関連病院に入院し頂き、豊富な手術経験をもつ田辺理事長の執刀で手術を行っています。
保存療法
症状の初期、日常生活に支障のない程度の場合に適応です。
- 神経原性疼痛治療剤、薬物療法:消炎鎮痛剤、筋弛緩剤など
- 理学療法:ストレッチ、筋力トレーニング
- 装具療法:頸椎カラーの使用による首の負担軽減
- ブロック注射:痛みの強い場合に一時的に行います。
など
手術療法
保存的治療で改善が見られない場合、あるいは進行して日常生活、仕事、趣味の継続に支障のある場合が適応となります。筋力低下や筋委縮を認めたり、中等度以上の脊髄症の場合も適応です。当院の田辺理事長は、脊髄脊椎疾患の手術を長年、300件/年以上おこなってきました。
前方除圧固定術
前頸部に3~4cm程度の皮膚切開を行い、気管と食道の右頸動脈の間を展開し、頸椎の前方から病変部位の椎間板腔の中の椎間板を除去しながら、その後方にあるヘルニアや骨棘を除去し、圧迫されている脊髄神経や脊髄の除圧を行ったのち、空隙となった椎間板腔に筒状のチタン製ケージを挿入固定します。神経や脊髄前方にある圧迫物を直接的に取り除き、症状の著明な改善が得られます。手術時間は1時間前後で手術当時に座位、食事が可能、翌日から歩行、最短術2~3日で退院が可能な、低侵襲神経外科的手術です。
後方除圧術(椎弓形成術または脊柱管拡大術)
後頚部の正中棘突起上に、拡大する椎弓数に応じて数センチ~10㎝程度の皮膚切開を行い、棘突起および椎弓に付着する後頚部筋群を剥離、棘突起の正中、椎弓基部の骨に溝をつくって、椎弓を後方に開くようにして脊柱管を拡大、脊髄や神経根の前方からの圧迫を後方に逃がすようにします。3椎間以上の脊髄症が適応です。この手術で脊髄の除圧は効果的で脊髄症の多くは著明に改善しますが、神経根の除圧は不十分となり、神経根症の著しい改善は困難です。

